
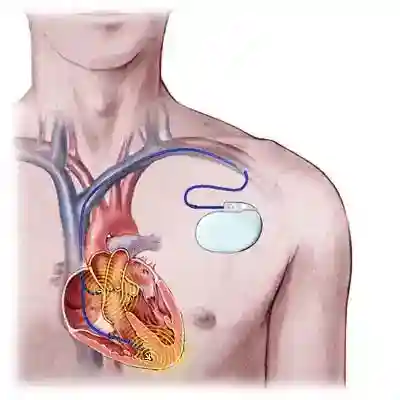
心臓は1分間に60~70回収縮を繰り返し、5~6L/分、8千~1万L/日の血液を送り出しています。心臓の規則正しい収縮は、洞結節と呼ばれる自然に拍動をつくりだす部分から発生した信号が刺激伝導系とよばれる特定の通路を通って心臓全体に行きわたるようになっています。 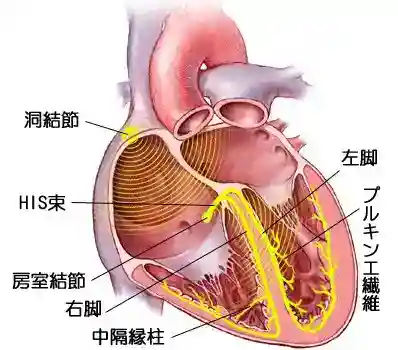 洞結節をコンセントに、刺激伝導系を電線に、また心臓を家庭用電気器具に置き換えて考えていただくとわかりやすいかも知れません。コンセントに電流が来てなければ、また電線が途中で断線していれば電気器具は動きませんよね。 ペースメーカーのしくみ ペースメーカーは基本的に電池と制御回路(コンピューター)が一体となったジェネレーターと呼ばれる部分(洞結節の代行役)と、刺激を心臓に伝えるリード(電線に相当)より構成されております。 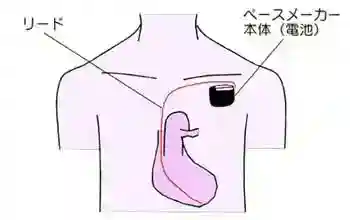 ペースメーカーには現在色々なタイプがあります。ペースメーカーを入れる必要が生じた元の病気によって使い分けられますが、基本的にはリードが1本か2本かによって大きく異なり、また2本必要な場合でも特殊なリードを用いる事で血管に入っていくところは1本になっているものなどがあります。 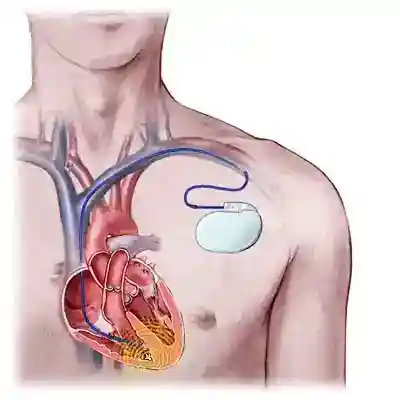 VVI型
 DVI型
ペースメーカーの適応ペースメーカーの手術適応となる患者さんは、心臓の脈拍が非常に遅くなり失神発作を起こすような人や脈拍が常に1分間40回を低下する人等でありますが、その他にも色々な条件と個々の患者さんの状態にもより異なってきます。 ペースメーカーの植え込み手術 1.初めて植え込み手術をされる方 心臓の手術と聞くと大がかりなものを想像してしまいますが、実は比較的簡単で局所麻酔による安全な手術です。 少し具体的に説明しますと、レントゲンの透視下で、右又は左の鎖骨より皮膚と肋骨の間にポケットと呼ばれるジェネレーター本体の収納スペースを確保、同じ場所から鎖骨下静脈からリードを入れていき、心臓の中で条件の良い場所を探して固定します。最後にリードとジェネレーターを接続、正常動作を確認したらポケットにジェネレーターを納め、皮膚を閉じて終了です。 手術時間は大体1~2時間。局所麻酔なので患者さんとお話ししながらできます。 手術から退院までは大体10~14日程度です。 2.電池交換の場合 ジェネレーターの電池寿命が来たら電池交換になりますが、実際はジェネレーターそのものの交換となります。2度目以降は初回植え込み手術に比べて非常に簡単で、リードと呼ばれる部分に異常がない場合、皮膚を切開してリードとジェネレーターの接続をはずし、新しいジェネレーターを接続して切開部分を縫合すれば終了です。 リードとジェネレーターの接続は特殊なネジによる固定なので専用工具で簡単に付け替えでき、手術開始から1時間以内に終了します。 また、術後はすぐに歩行可能となり、日常生活は手術前と変化なく特に制限もありません。 場合によっては、すぐに退院をして外来通院にて抜糸までを経過することも可能です。 ペースメーカー植え込みのための費用 ペースメーカーは高額(大体新車の小型車1台分位)ですが、手術の費用は健康保険にて支払われます。 病院の中でも更正医療認定施設で手術を受けますと費用は安くなりますので、十分お調べになって手術を受けられると良いと思います。 また、ペースメーカー植え込みが必要になった患者さんは身体障害者の心臓障害について申請すれば3級あるいは1級が認定されます。 詳しくは主治医にご相談下さい。 ペースメーカーの電池の寿命 現在使用されているペースメーカーの設計寿命は大体6年程度はありますが、実際には設定内容・心臓の状態によりもっと長く使用できる場合もあり、逆に早く消耗する場合も考えられます。 最近はコンピューターにより、心臓の状態に最適化した出力に自己調節するタイプもよく使われるようになってきました。 この最適化は結果としてペースメーカーの電池寿命の延長に寄与し、最長では理論上20年近く使用可能なものもあります。 ペースメーカー植え込み後の日常生活 以下の電気製品の項目を参照していただければ、一般的には特別な日常生活での制限はありません。 ペースメーカーと電気製品 1.使用して全く問題のないもの ペースメーカーを植え込んだあとも普通の日常使用される電気製品は全て使用可能です。 例:電気コタツ・電気毛布・電子レンジ・補聴器・ミキサー・テレビ・ラジオ・コンピューター・ビデオ 2.絶対使用してはいけないもの 例:超短波治療器・低周波治療器・磁気共鳴装置(MRI)・電気メス・電気風呂・磁気マット・磁石 整形外科等にて肩や腰、膝等の治療に使われる超短波・低周波治療器は使用しないでください。 また、病院等にて、頭、腹部等の診断に使用されるMRIは使えませんのでご注意下さい。(最近はMRI使用可能なペースメーカーもあります。) 無用のトラブルをさけるためにも植え込み後に配布されるペースメーカー手帳は常時携行していただき、医療機関などでは事前に提示された方が安全でしょう。 3.使用に注意を要するもの 携帯電話はあまり使用しない方がよろしいと言われています。過去の実験結果では22cm以内に接近した時には障害が発生する可能性が0とは言えないとされています。 PHSは携帯電話に比べれば影響が少ないと報告されており、使用されるならばPHSをお勧めいたします。 令和5年7月追記 機材の進歩は早く、現在では下記のような機材が使用可能になっています。 A.Leadless pacemaker 2017年より本邦で使用可能となったリードレスペースメーカ(MicraTM, Medtronic社)は、カプセル型の本体をカテーテルデリバリーシステムにて鼠径部から右心室に留置します。 本体に刺激電極が一体化されており、今まで必要としたリード線が不要になりました。 本体の体積はわずか1ccであり、重さも1.75gと非常に小さくなっております。 さらにMRIにも対応しており、心臓を含む全身の撮像が可能になっております。 本体を心腔内に留置することで胸部に膨らみや傷もなく装置を意識することもありません。 リード線断線やポケット感染の合併症も気にする必要がありません。 静脈アクセスルートの閉塞など今まで開胸的に心筋リードを植え込むしかなかった症例には、開胸手術なくペースメーカ留置可能となります。 しかし、このデバイスにも問題点はあります。 フックをかけて心筋に固定するため心筋の薄い心房には留置できず、心房刺激はできません。 そのため心室シングルチャンバーペースメーカの適応の方のみ使用可能となります。 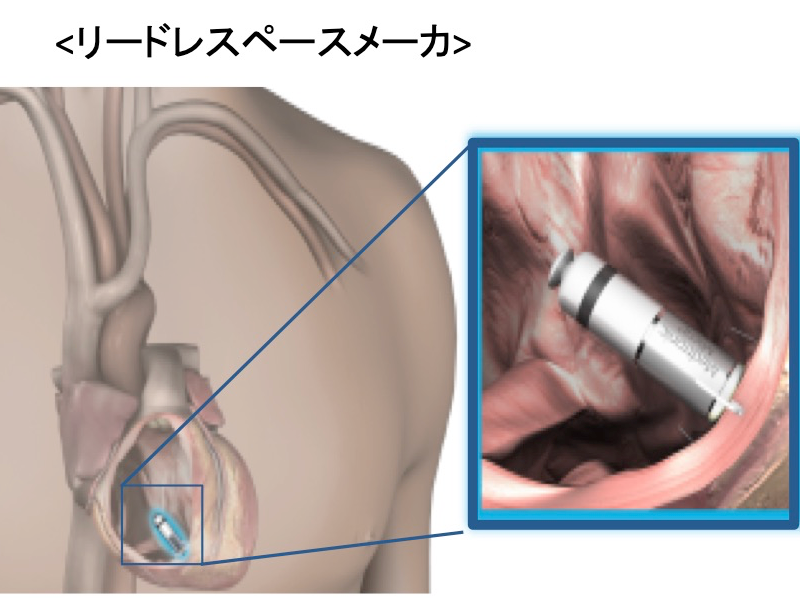  今までは心室をペーシングするには心筋に直接電気刺激を行うしか方法はなく、通常の生理的な電気興奮パターンとは違うため非生理的とされ、心室ペーシング率が増加すると心機能が徐々に低下する症例が少数ながら存在し、心不全入院が多くなるという報告がありました。 右室心尖部ペーシングに比べて右室中隔ペーシングの方が生理的とされてきましたが、心不全回避や心機能低下を防ぐ明確なエビデンスはありませんでした。 そこで本来の刺激伝導系を利用したHis束ペーシングシステムが開発されました。 ただし、全例で施行可能なわけではなく、His束そのものが障害されている症例や、ペーシング閾値の問題から通常の右室ペーシングに移行せざるをえない症例も少なくないと報告されています。 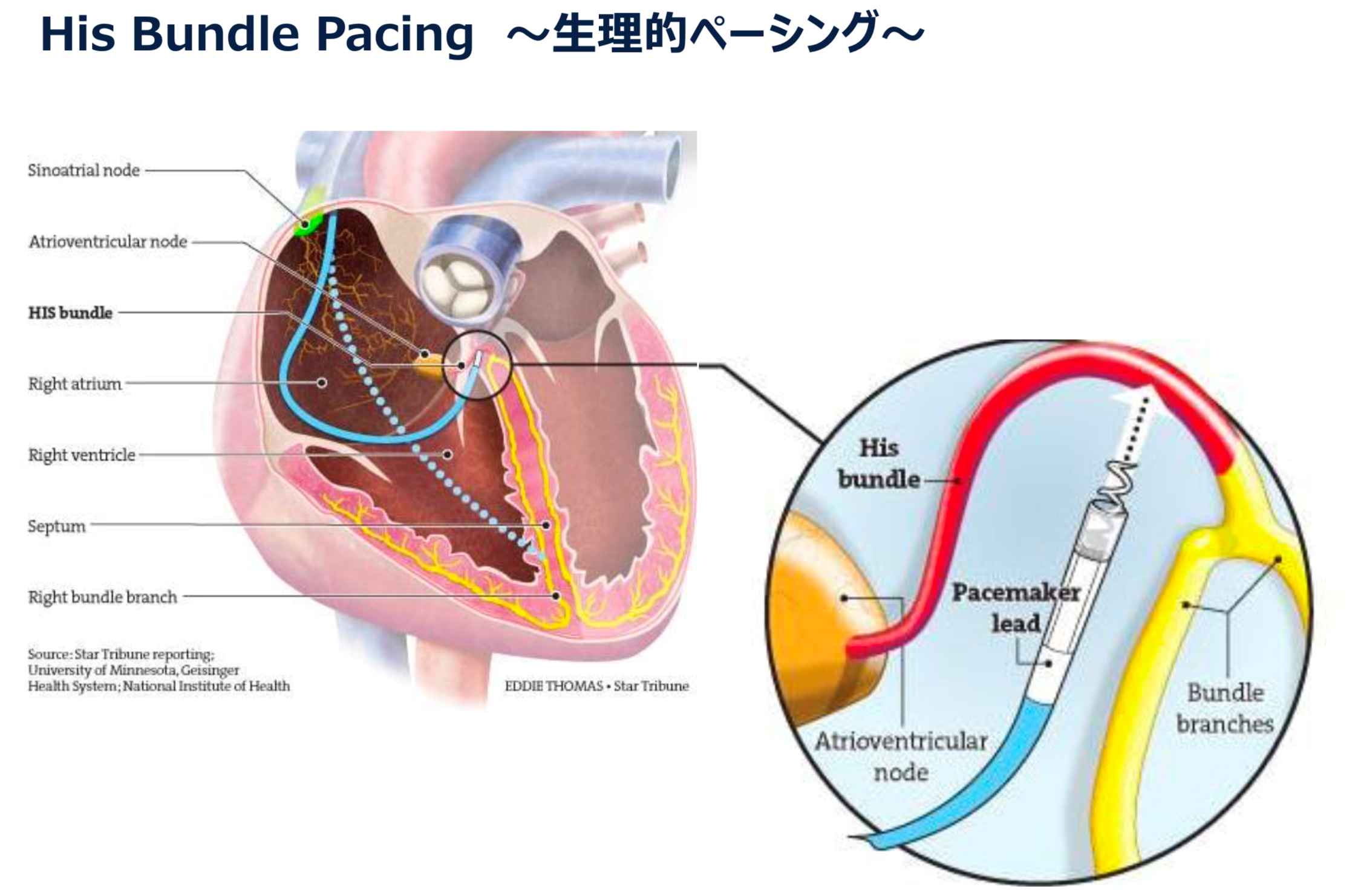 C.植込型除細動器(ICD:Implantable Cardioverter Difibrillator) ICDとは、心室頻拍、心室細動といった致死性不整脈を自動的に感知し、発作に反応して電気ショックを発動させ不整脈による突然死を防ぐことができるデバイスです。 致死性不整脈のリスクがある方、もしくはそれらを過去に起こしたことのある方がICDの植え込みの対象となります。 致死性不整脈のリスクとは、心機能が高度に低下した方、もしくはブルガタ症候群やQT延長症候群などの若年突然死を招く心電図波形の方がそれに該当します。 ICDは大きく分けると2種類あります。 一つはペースメーカーと同じで静脈から心臓内に電線(リード)を留置する経静脈ICD。 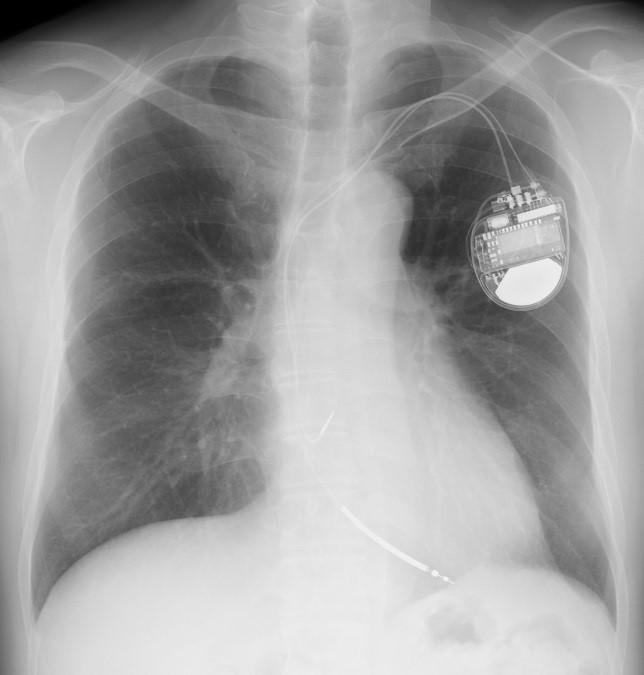  経静脈ICD
もう一つは心臓にはリードを入れず、皮下にのみリードを留置する、完全皮下植え込み型除細動器(S-ICD)です。 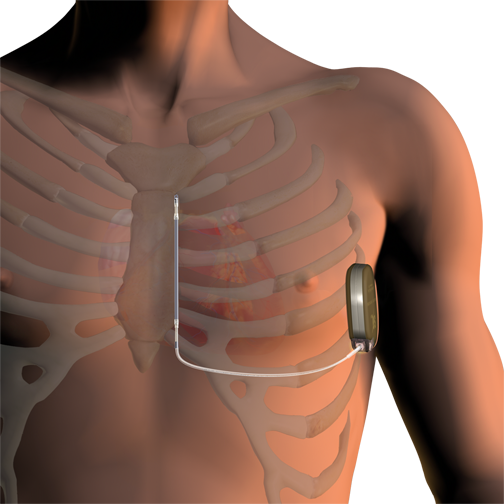  完全皮下植え込み型除細動器
どちらを選択するかは、患者さまの心臓の機能やリスクによって判断をします。 ICDを植え込んだ患者さまは、手術から一定の期間、自動車運転の制限があります。 ある一定期間を過ぎ、警察署届出をすれば運転の再開は可能となりますが、再開後もICDが作動すれば、再度一定期間、運転禁止となります。 D.心臓再同期療法(CRT:Cardiac Resynchronization Therapy) 心臓の収縮の際に心臓全体が同じタイミングで動いていないことで、心臓の機能が低下をする場合があります。 そういった方に対しペースメーカーを植えこむことで、心臓の収縮のタイミングを一致させ、心臓の機能を回復させる治療のことを心臓再同期療法(CRT)といいます。 心臓の収縮機能が低下をしており息切れや浮腫などといった心不全の症状ある方のうち、心電図波形で心臓の収縮のタイミングがずれていると判断される方が、この治療の対象です。 ペースメーカーの電極を右心室と、冠静脈洞という心臓の外側を走る血管を介して左心室へと留置し、最適なタイミングをペースメーカーが計算して右心室と左心室の電極から刺激をすることで、心臓の興奮のタイミングをより正常に近いものへと改善することができます。 CRTを植え込むことで、再入院を予防するエビデンスがいくつかでてきていますが、中にはCRTの効果が乏しい方もいることは事実であり、どのような方を選択するかが非常に重要です。 CRTにも大きく分けると2種類あります。 一つはペーシング機能のみのもの(CRT-P)。 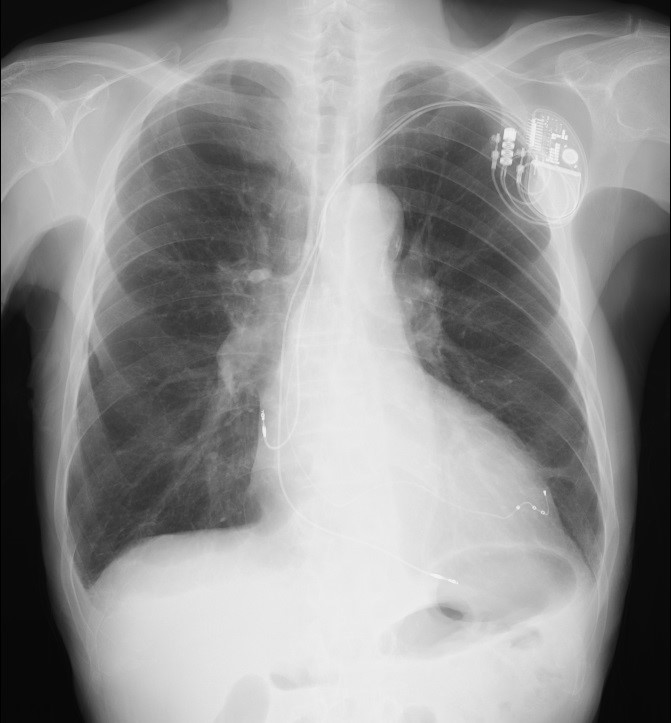  CRT-P
もう一つはペーシング機能に加え上記のようなICD機能も備わったもの(CRT-D)です。 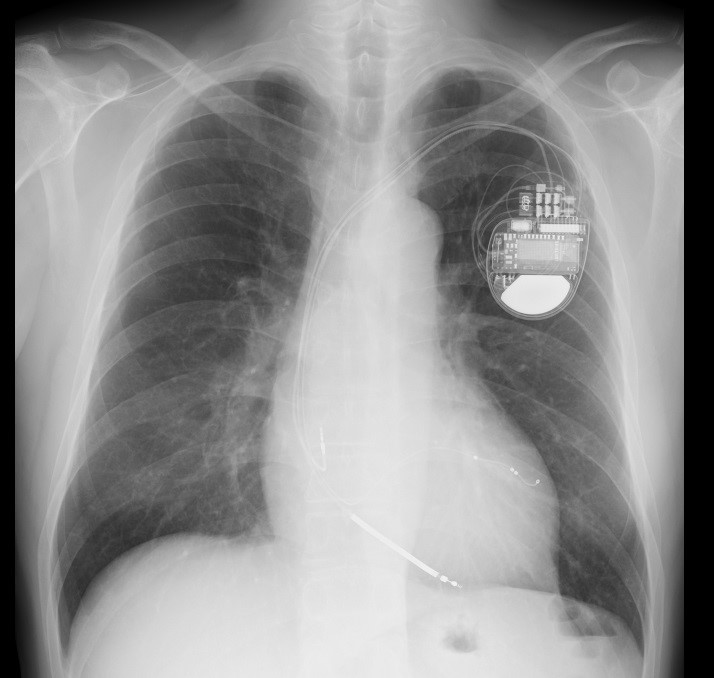  CRT-D
どちらを選択するかは年齢や背景にある疾患によって判断をします。 |
 心臓ペースメーカーの話
心臓ペースメーカーの話