
糖尿病は「合併症の病気」ともいわれ、患者さんがお困りになる最大の原因は合併症です。 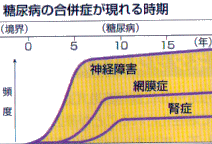 また、動脈硬化症は高血糖の他、糖尿病に合併しやすい高血圧、脂質代謝異常などが原因となり発症するもので、脳血栓症、狭心症、心筋梗塞、閉塞性動脈硬化症などがあります。糖尿病性壊疽は多くの場合糖尿病性神経障害と動脈硬化の混在下で発症するものです。 糖尿病性網膜症 糖尿病による網膜の血管障害により、網膜の血流が低下することが原因でおこる網膜の障害。 通常、糖尿病を発症して5年以後に出現する合併症ですが、インスリン非依存型糖尿病では発症がいつかはっきりしないこともあり、糖尿病を初めて診断された時点ですでに30~40%に網膜症の合併を認めるとする報告もあります。したがって、インスリン非依存型糖尿病では糖尿病の初診断時から網膜症のチェックが必要と考えられます。 糖尿病のコントロールが悪いと、糖尿病罹病期間が長くなるとともに網膜症も進行します。わが国では全糖尿病患者の30~40%が網膜症を有し、そのうち2~4%が失明すると言われています。 実際、中途失明の原因で最も多いものが糖尿病です。このように恐ろしい網膜症ですが、血糖を厳格にコントロールすれば網膜症の発生はほぼ完全に予防することができます。 注意点 網膜症がある患者さんでは、急激な血糖コントロール、妊娠、腎症の進行、人工血液透析の導入などの際に網膜症が進行することがあるので注意してください。  糖尿病性腎症 腎臓の主要構成組織であり、また、老廃物排泄という腎臓の最大の機能の担い手である糸球体の血管障害に起因する障害です。 元々、腎臓は細かい血管で構成された臓器である事から血糖コントロールが不良であれば高い確率で障害が出現します。 通常、糖尿病発症5~10年で患者さんの約20%が第3期腎症(顕性腎症)に陥るとされ、さらに進行すれば腎不全に陥り人工血液透析が必要となります。 事実、現在のわが国の新規血液透析導入者の約30%が糖尿病性腎症でしめられています。 遺伝的な要因も腎症の発症進行に重要で、いくら血糖コントロールが悪くても腎症を発症しない患者さんもまれにはおられます。 ただし、現在の医学では腎症を起こしやすいか起こしにくいかを前もって知ることは不可能です。  糖尿病性神経障害 糖尿病性神経障害は糖尿病の合併症の内通常最も早期に出現し、また、最も頻度が高いものです。 原因としては高血糖による神経細胞の代謝障害や血流障害があげられています。 大きくは知覚・動神経障害(体性神経障害)と内臓神経障害(自律神経障害)に分けられます。 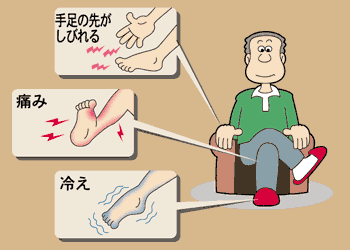 知覚・動神経障害は、左右対称性に、しびれ感・痛み・知覚低下などの知覚障害を訴える患者さんが多いようです。中には一側の単一の神経のみが障害される場合もあります。 内臓神経障害としては、便秘・下痢・起立性低血圧・神経因性膀胱・インポテンス・無自覚性低血糖など様々です。 治療法は、血糖コントロールによる予防が第一。 事実、神経障害軽症例は血糖コントロールのみで軽快します。 しかし、残念ながら進行した神経障害に確実に有効な治療法はなく、しびれ感や痛み・起立性低血圧・便秘・下痢・膀胱機能障害・インポテンスに対してはそれぞれ症状を和らげる対症療法を行うことになります。 このように糖尿病は治療せずに放置すると大変恐ろしい病気ですが、しっかり治療し糖尿病状態を良好にコントロールすれば、糖尿病でない人と同じ健康な生活がおくれます。 |
 糖尿病の合併症
糖尿病の合併症